全葡萄膜炎
全葡萄膜炎是指累及整个葡萄膜炎症,常伴有视网膜和玻璃体的炎症。当全葡萄膜炎由感染因素引起时,称为眼内炎。国内常见的全葡萄膜炎主要为Vogt-小柳原田病、Behcet病性全葡萄膜炎等。全葡萄膜炎:是前葡萄膜炎与后葡萄膜炎同时存在,但其症状表现常有所侧重,有的开始表现为前葡萄膜炎,以后累及后葡萄膜;少数开始为后葡萄膜炎,以后影响到前葡萄膜。
(一)Vogt -小柳原田综合征
1、概述 Vogt -小柳原田综合征(Vogt - Koyanagi - Harada syndrome,VKH),是一种伴有皮肤、毛发改变、听力障碍和脑膜刺激症状的双眼弥漫性肉芽肿性葡萄膜炎。VKH好发于青壮年,20 -50岁,多为双眼发病。本病病因不明,可能系病毒感染或自身免疫反应所致,与免疫遗传因素有关。
2、诊断标准眼部临床表现可分为前驱期、葡萄膜炎期、恢复期及复发期。
(1) 前驱期:仅持续数日,出现病毒感染的感冒症状,主要表现为头痛、恶心、呕吐、发热、眼眶疼痛、畏光、流泪、耳鸣、听力下降等,严重者有脑膜刺激症状,如颈强直。偶伴有神经系统体征,包括颅神经麻痹及视神经炎。脑脊液中淋巴细胞增加。
(2) 葡萄膜炎期:前驱期之后,随后出现葡萄膜炎,视力急性减退,双眼同时受累者占70%。眼部表现为双眼弥漫性渗出性后葡萄膜炎,其体征为后极部脉络膜增厚,伴有视乳头水肿、充血及视乳头周围视网膜水肿。脉络膜炎症早期表现为多灶性灰白病损,边界模糊,典型者的眼底外观上有“丘陵状”凹凸不平感,并伴有色素上皮损害。炎症继续进展而出现下方渗出性视网膜脱离,此为具有重要诊断意义的体征。炎症蔓延,累及前节,虹膜表面可有结节,出现中等量尘状KP或羊脂状KP,轻度前房闪辉,少量和中等量的前房炎症细胞,发展为全葡萄膜炎。个别病例可因炎性细胞浸润睫状体后水肿导致晶体虹膜隔前移而发生瞳孔阻滞、房角关闭而继发急性闭角型青光眼。以前节炎症为主者称Vogt -小柳综合征,以后节炎症为主者称原田综合。
(3) 恢复期:葡萄膜炎期数周后活动性炎症逐渐消退,其特征是m现皮肤和脉络膜色素脱失。形咸典型的橘红样眼底改变,即所谓晚霞状眼底,并可出视乳头苍白。同时赤道部出现多发、网形、边界清楚斑点,主要分布于下方,称之为Dalen - Fuch。结节。晚霞状眼底及Dalen - Fuch。结节是重要的诊断
(4) 复发期:恢复期的患者可慢性化迁延不愈,特征是出现慢性肉芽肿性全葡萄膜炎,伴活动性肉芽肿性前葡萄膜炎的反复发作,常m现虹膜结节,尤其是瞳孔缘“胶冻”状的Koeppe结节更为常见,并可出现虹膜的局灶性萎缩。此期很少出现活动性后葡萄膜炎。此时患者对糖皮质激素治疗反应较差。
(5) FFA在急性期主要表现为视盘渗漏及多个点状高荧光斑,仅于RPE水平,其下为脉络膜炎病灶,这些斑点逐渐扩大,是视网膜下及RPE下积液着染:慢性及恢复期,RPE水平有广泛色素游离和变动,FFA显示为斑驳状,由于RPE改变,出现窗样缺损,低荧光区与高荧光区相间(图4-133)。
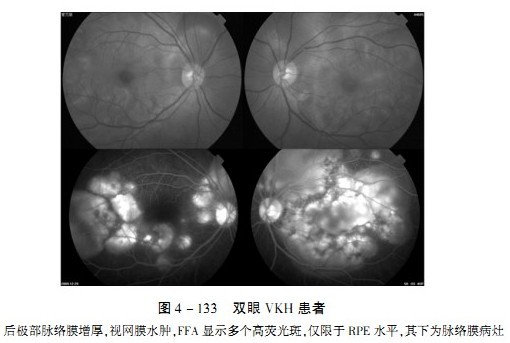
(6) ICGA在急性期造影呈现弱荧光黑斑,活动性脉络膜炎症区域显示局灶性强荧光,脉络膜血管节段性扩张、血管壁染色及渗漏、涡静脉扩张及边缘模糊,强度低于荧光素造影的视盘染色使视盘整体上呈弱荧光。后极部脉络膜增厚,视网膜水肿,FFA显示多个高荧光斑,仅限于RPE水平.其下为脉络膜病灶。
(7) 超声波检查对于有虹膜广泛后粘连,瞳孔不能散大,或有明显晶状体混浊的病例可以帮助诊断。VKH的眼超声表现为:①弥漫性后极部脉络膜低至中度反射性增厚。②渗出性视网膜脱离局限于后极部或下方。③一定程度的玻璃体混浊,不伴有玻璃体的后脱离。④后部巩膜和表层巩膜增厚。
(8) UBM可观察到虹膜前、后粘连,后房纤维素性渗出、睫状体水肿、增厚,附近可见炎性渗出物,个别患者甚至可观察到睫状体脱离及脉络膜脱离。
(9) 目前诊断标准依照1978年美国葡萄膜炎学会Vogt -小柳原田综合征诊断标准:①无眼外伤或内眼手术史。②以下4项体征中至少具有3项:A.双眼慢性葡萄膜炎,常表现为肉芽肿性炎症:B.后部葡萄膜炎,包括渗出性视网膜脱离,视盘充血或水肿,“晚霞样眼底”;C.神经系统症状:头痛、头晕、耳鸣、耳聋、颈强直,颅神经及中枢神经症状,脑脊液淋巴细胞增多;D.皮肤改变:斑秃、白发、皮肤白斑。其中眼部表现最为主要。
3、治疗原则
(1) 葡萄膜炎初发期的治疗主要是泼尼松,应注意放慢溅量速度,总疗程应维持在1年以上。糖皮质激素滴眼剂局部用药主要适用于前葡萄膜炎受累期的患者,点眼频度不宜过高,同时可应用睫状肌麻痹。
(2) 复发性前葡萄膜炎的治疗:①苯丁酸氮芥。初始剂量为0.Img/(kg·d);维持剂量为2mg/d。②局部用药。糖皮质激素、睫状肌麻痹剂、非甾体消炎药滴眼剂点眼治疗。③联合用药。泼尼松联合苯丁酸氮芥或环磷酰胺,泼尼松联合环孢霉素,苯丁酸氮芥联合环孢霉素。
(3) 并发症的治疗:①并发性白内障。在葡萄膜炎彻底控制后进行白内障超声乳化及人T晶体植入术可获得较好的效果。②继发性青光眼。应根据青光眼发生机制选择不同的治疗方法,如抗炎剂和降眼压药物治疗、激光虹膜周边切开术、滤过性手术。③视网膜新生血管膜。应根据患者具体情况给予激光光凝治疗,同时应给予有效的免疫抑制剂治疗。
4、治愈标准眼内活动性炎症消退,渗出的细胞与蛋白吸收,并发症被控制,视力部分恢复或维持稳定,炎症控制至少稳定1年。
(二)Behcet病
1、概述Behcet是一种累及眼、口腔、皮肤和生殖系统等多系统的闭塞性血管炎。以葡萄膜炎、多形性皮肤损害、口腔和生殖器溃疡为特征,也可损害关节、血管、中枢神经系统和胃肠道。本病累及双眼,可同时或先后发病。目前病因不明,可能与感染有关,或诱发自身免疫反应致病。该病的病理特点是闭塞性血管炎,血管基底膜可能是免疫反应的主要袭击目标。
2、诊断标准
(1) 在眼部表现:一般累及双眼,患者m现畏光、疼痛、视力下降等。前房积脓为重要的特征且很常见,可形成积脓液平。眼底可见玻璃体混浊,下方灰白色疏松的团块状混浊;脲络膜视网膜渗出、出血、视网膜血管充盈迂曲,因为血管炎症可导致血管主干或分支阻塞等。视乳头充血水肿,边缘出血等也时有发现。
并发症:易发生并发性白内障、视网膜出血、玻璃体积血、继发性青光眼、增殖性玻璃体视网膜病变、视网膜萎缩、视神经萎缩甚至眼球萎缩等并发症。
FFA显示的病变远远超过临床检查所见。主要为脉络膜炎表现,常合并血管炎。早期视网膜因毛细血管扩张而呈现荧光素渗漏。后期视网膜血管管壁染色和广泛的脉络膜视网膜斑点状强荧光,视乳头渗漏及新生血管形成。FFA对提示血管阻塞性视网膜损伤极为重要,可有毛细血管阻塞而形成无灌注区,也可有分支静脉阻塞的表现。
(2) 全身表现:①口腔阿弗他溃疡。一般7-14天白愈,不留瘢痕。②皮肤损害。结节性红斑最常见。皮肤超敏感性是另一典型体征,针刺反应明显,针刺处皮肤m现脓疮。③生殖器溃疡。疼痛明显,愈后常遗留瘢痕。④关节炎。膝关节最容易受累,可有关节红肿、疼痛,但一般无关节变形或强直。⑤血管损害。血管病变中浅层及深层栓塞性静脉炎最常见。严重者发生大动脉炎,预后极差。合并动脉瘤时,瘤体破裂可导致死亡。⑥中枢神经系统损害。可出现多种中枢神经系鲩异常,预后极差。⑦消化道损害。通常表现为消化道多发性溃疡。
(3) 国际Behcet病研究组的诊断标准:复发性口腔溃疡(1年内至少发作3次);以下四项中m现二项即可诊断:复发性生殖器溃疡、眼部葡萄膜炎、多形性皮肤损害、皮肤过敏反应性试验阳性。
(4) 完全型:具备四个主征;不完全型是指四种主征中3种相继m现或典型眼部表现合并一种主征。
3、治疗原则急性期可全身应用糖皮质激素,但糖皮质激素的应用并不能阻止该病的复发。目前多采用免疫抑制剂,如环磷酰胺、硫唑嘌呤、甲氨喋呤等,但须长期应用。环孢霉素A[ 5mg/(kg.d)]合并小剂量的强的松是目前治疗措施。
4、治愈标准眼内活动性炎症消退,渗出的细胞与蛋白吸收,并发症被控制,视力部分恢复或维持稳定。



